Mykobakterien bilden eine Gattung der Familie der Mycobacteriaceae im Stamm der Actinobacteria und umfassen mehr als 150 Arten von fakultativ intrazellulären Stäbchen, die meist obligat aerob sind. Mykobakterien sind für zahlreiche Infektionen beim Menschen verantwortlich, darunter auch für schwere Krankheiten wie Tuberkulose Tuberkulose Tuberkulose (M. tuberculosis), Lepra Lepra Lepra(M. leprae) und Infektionen mit Bakterien des M.avium-Komplexes (englisches Akronym: MAC). Während die Lunge Lunge Lunge: Anatomie der häufigste Infektionsort ist, können Mykobakterien auch andere Organsysteme wie Lymphknoten Lymphknoten Lymphsystem, Haut Haut Haut: Aufbau und Funktion, Nasennebenhöhlen Nasennebenhöhlen Nasennebenhöhlen, Augen, Ohren, Knochen Knochen Aufbau der Knochen, das ZNS und den Harntrakt Harntrakt Harntrakt besiedeln und infizieren.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Morphologie und Eigenschaften:
Eigenschaften bezüglich der Anfärbung:
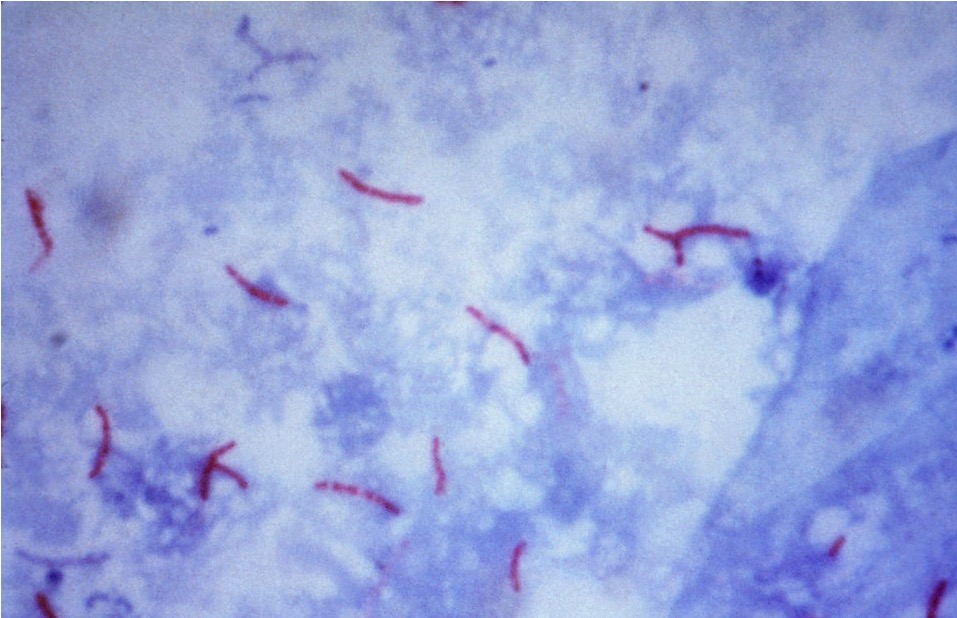
Säure-Färbung von Mycobacterium tuberculosis
Bild: “Mycobacterium tuberculosis bacteria” von CDC/Dr. George P. Kubica. Lizenz: Public Domain
Elektronenmikroskopische Aufnahme von Mycobacterium tuberculosis
Bild: “Mycobacterium tuberculosis 01” von Elizabeth White. Lizenz: Public DomainMykobakterien:

Klassifikation von Mykobakterien
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0Die relevantesten pathogenen Arten:

Tuberkuloseinfektion Schritt 1: Inhalation von M. tuberculosis und Phagozytose durch Alveolarmakrophagen
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0
Tuberkuloseinfektion Schritt 2: Rekrutierung von Entzündungszellen
AM: Alveolarmakrophagen

Tuberkuloseinfektion Schritt 3: Granulombildung
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0| Primäre TB | Sekundäre TB | Extrapulmonale (miliäre) TB | |
|---|---|---|---|
| Präsentation | Innerhalb von 2 Jahren nach der Infektion in 5–10 % der Fälle | Reaktivierung der Infektion bei immungeschwächten Patient*innen | Immungeschwächte Patient*innen |
| Lokalisation |
|
|
|
| Symptome | Wiederauftreten der Symptome |
|

Lungentuberkulose (TB): primäre und sekundäre Krankheitsmanifestationen
Bild von BioDigital, bearbeitet von Lecturio
Röntgenbild eines Patienten mit Tuberkulose:
Röntgenaufnahme des Thorax mit beidseitigen retikulären Infiltraten (weiße Dreiecke) und Kavernen (schwarze Pfeile) im rechten Oberlappen
Sputum:
Mykobakterienkulturen im Blut oder Urin: bei Patient*innen mit HIV HIV Retroviren: HIV oder Immunschwäche
Tuberkulin-Hauttest (englisches Akronym: TST):
lnterferon-γ-Freisetzungstest (englisches Akronym: IGRA): kein Unterschied zwischen aktiver und inaktiver TB

Immunreaktion auf Lepra
Bild von Lecturio. Lizenz: CC BY-NC-SA 4.0| Tuberkulös | Lepromatos | |
|---|---|---|
| Präsentation | Immunkompetente Personen | Immungeschwächte Personen |
| Lokalisation | Haut Haut Haut: Aufbau und Funktion und Nerven | Haut Haut Haut: Aufbau und Funktion und Nerven |
| Symptome |
|
|

Lagophthalmus bei einem Patienten mit lepromatöser Lepra:
Der Patient versucht, seine Augenlider zu schließen, was ihm jedoch nicht gelingt.

Lepra:
Erythematöse Hautflecken

Weitverbreitete Hautläsionen, die mit lepromatöser Lepra einhergehen:
Der Patient beginnt, ein löwenartiges Gesicht zu entwickeln, mit einer großen Anzahl von Papeln und Knötchen im Gesicht, auf der Brust, dem Rücken, den Beinen und der Leiste. Große, gut umschriebene Plaques erscheinen auf dem Trizeps des rechten Arms sowie auf der linken Schulter und der rechten Flanke.

Krallenstellung der Finger:
Typische Deformität bei einem Patienten mit fortgeschrittener Lepra
Der Erreger wird durch eine Hautbiopsie nachgewiesen:

MAC-Infektion: CT -Abdomen zeigt multiple abszedierte, intra-abdominelle Lymphknoten
Bild: “Mycobacterium avium complex immune reconstitution inflammatory syndrome: long term outcomes” von Riddell J, Kaul DR, Karakousis PC, Gallant JE, Mitty J, Kazanjian PH. Lizenz: CC BY 2.0