Psoriasis vulgaris (Schuppenflechte) ist eine häufige, T-Zell-vermittelte, entzündliche Hauterkrankung. Die Ätiologie ist bisher noch unbekannt, es wird jedoch angenommen, dass sie auf genetischer Vererbung und umweltbedingten Auslösern beruht. Es gibt 4 Hauptsubtypen, wobei die häufigste Form die chronische Plaque-Psoriasis ist. Die Plaques sind gut umschrieben und lachsfarben mit silbrigen Schuppen. Die besagten Plaques treten häufig auf der Kopfhaut und den Streckseiten der Extremitäten auf. Eine Diagnose erfolgt anhand der Klinik der Patient*innen. Die Behandlungsoptionen werden durch den Prozentsatz der betroffenen Körperoberfläche (BSA) bestimmt und umfassen topische Kortikosteroide, Retinoide, krankheitsmodifizierende Antirheumatika ( DMARDs DMARDs Disease-modifying anti-rheumatic drugs (DMARDs)), Biologicals und Phototherapie.
Kostenloser
Download
Lernleitfaden
Medizin ➜
Psoriasis ist eine komplexe Erkrankung, die durch einen deregulierten T-Zell-vermittelten Entzündungsprozess gekennzeichnet ist, der zu einer Keratinozytenproliferation und einer dysfunktionalen Differenzierung führt.
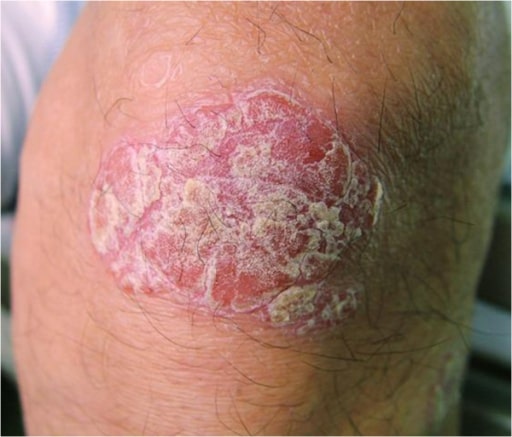
Psoriasis-Läsion am Knie
Bild : „Psoriatic lesion on the knee” vom Department of Neurology, Wakayama Medical University, 811-1 Kimiidera, Wakayama 641-8510, Japan. Lizenz: CC BY 2.0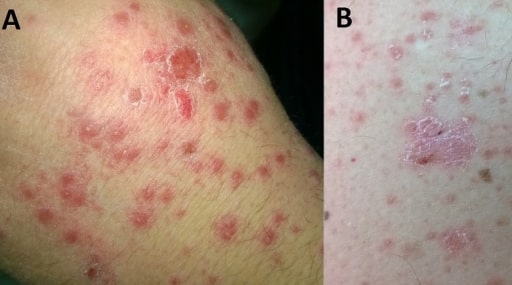
Kleine, rote, tropfenförmige Läsionen der Psoriasis guttata an einer Hand (A) und Arm (B)
Bild : „F0001” vom Department of Internal Medicine, General Hospital of Larissa, Larissa, Greece. Lizenz: CC BY 2.0
Erythrodermische Psoriasis bei einem Patienten, der wegen einer akuten Hepatitis-C-Infektion behandelt wurde: Ein generalisiertes Erythem mit unterschiedlicher Schuppung, das die gesamte Körperoberfläche betrifft, ist charakteristisch für diesen Subtyp der Psoriasis.
Bild : “Erythrodermic psoriasis at treatment week 10” von Division of Infectious Diseases and Hospital Hygiene, Cantonal Hospital St.Gallen, Rorschacherstrasse 95, 9007, St.Gallen, Switzerland. Lizenz: CC BY 4.0
Psoriasis pustulosa, gekennzeichnet durch die Entwicklung ringförmiger erythematöser Plaques mit peripheren Pusteln und Schuppung: Beachten Sie die stecknadelkopfgroßen sterilen Pusteln, die diesen Subtyp der Psoriasis ausmachen.
Bild : „bjd14003-fig-0001” vom Institute of Genetic Medicine, Newcastle University, Newcastle upon Tyne, NE1 3BZ, U.K. Lizenz: CC BY 4.0 , bearbeitet von Lecturio.
Chronische Plaque-Psoriasis des Abdomens: Beachten Sie die zahlreichen erhabenen, roten Läsionen, die von Schuppen umgeben sind. Dieser Subtyp kann von wenigen Flecken bis hin zu mehreren großflächigen Plaques reichen, wie hier gezeigt.
Bild : „5503“ von CDC/Gavin Hart. Lizenz: Public Domain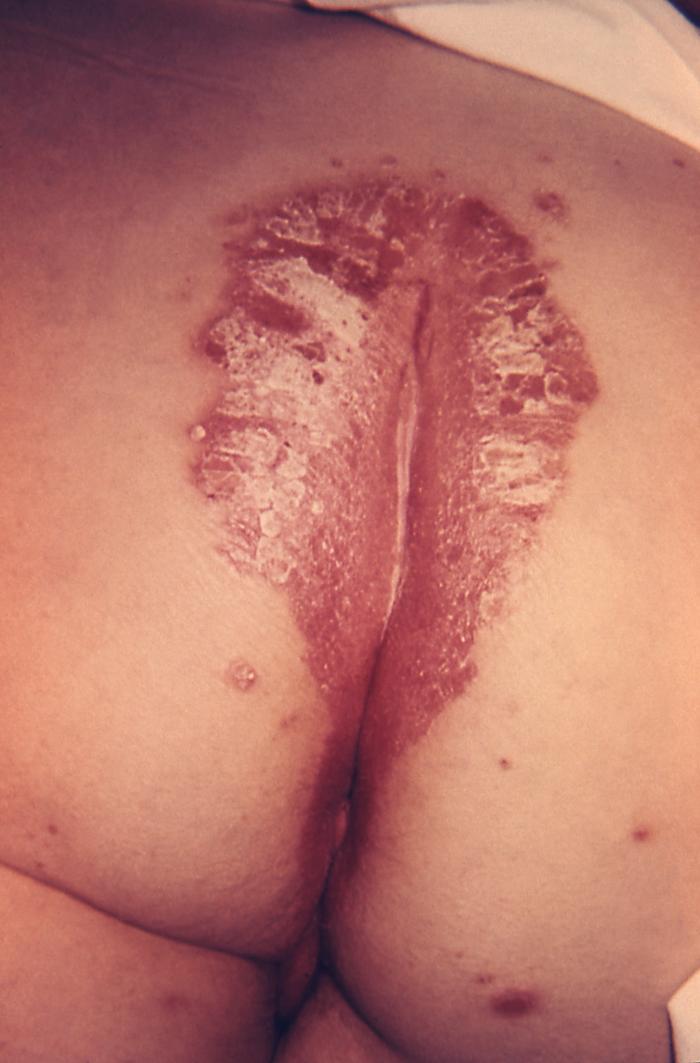
Inverse (intertriginöse) Psoriasis der Rima ani: Diese Lokalisation ist nicht typisch für Psoriasis, weshalb sie als inverse Psoriasis bezeichnet wird. Beachten Sie die symmetrischen, glatten, glänzenden, erythematösen Plaques, die für diese Form der Psoriasis charakteristisch sind. Es gibt keine Schuppung, aufgrund der Feuchtigkeit der Umgebung.
Bild : „4049“ von CDC/Dr. Gavin Hart. Lizenz: Public Domain
Nagelpsoriasis mit charakteristischen Merkmalen einer subungualen Hyperkeratose, Nageldystrophie und Onycholyse der rechten Fingernägel 3, 4 und 5
Bild : „Subungual hyperkeratosis” vom Department of Dermatology, Centre Hospitalier de Saint-Brieuc, 10, rue Marcel Proust, 22000 Saint-Brieuc, France. Lizenz: CC BY 3.0
Psoriasis palmoplantaris betrifft nur die Handflächen und/oder Fußsohlen: Charakteristisch für diese spezielle Lokalisation sind erythematöse und hyperkeratotische Plaques. Es können auch schmerzhafte Fissuren vorhanden sein.
Bild : „FF0001” vom Dermatology Department, Bir Usta Milad Hospital, Tripoli, Libya. Lizenz: CC BY 2.0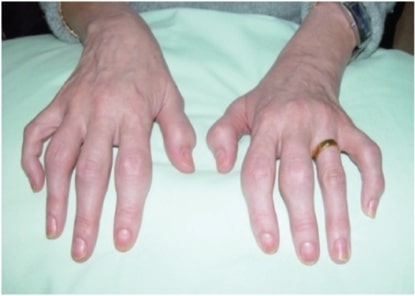
Psoriasis-Arthritis, die sich als symmetrische Polyarthritis darstellt und die proximalen Interphalangealgelenke der Finger betrifft. Psoriasis-Nagelveränderungen sind auch auf diesem Foto zu sehen.
Bild : „fig1” vom Rheumatology Department, Southport and Ormskirk Hospital NHS Trust, Liverpool University, PR8 6PN, UK. Lizenz: CC BY 3.0
Arthritis mutilans ist ein häufiger Spätbefund der Psoriasis-Arthritis.
Bild : „A patient with arthritis mutilans with digital shortening” vom Department of Molecular Medicine and Pathology, University of Auckland, Park Road, Auckland 1010, New Zealand. Lizenz: CC BY 2.0Die Diagnose wird anhand der Anamnese und der körperlichen Untersuchungsbefunde gestellt.

Histopathologie aus einer Stanzbiopsie mit charakteristischen Befunden der Psoriasis: (a) Munro Mikroabszesse, Hyperkeratose, Hypogranulose, Parakeratose, Akanthose mit Verlängerung der Reteleisten und erweiterten Blutgefäßen; (b) mit serösem Exsudat gefüllte subepidermale Blase.
Bild : „Characteristics of skin histopathology” vom Department of Dermatology, Qianfoshan Hospital, Shandong University, Jinan 250014, China. Lizenz: CC BY 2.0Die Therapie basiert auf Schweregrad, Läsionsverteilung, Art, Komorbiditäten und Ansprechen.
Alle Patient*innen erhalten als Basistherapie die keratolytisch wirksamen Substanzen Harnstoff und Salicylsäure zur topischen Anwendung.